2025年6月15日更新
アトピー性皮膚炎の治療は、「軽い症状があっても、急激な悪化が起こらない状態を維持する」ことによって、「症状がないか、あっても軽く、 お薬の治療をあまり必要としない状態となり、その状態を保つこと」が目標とされてきました。
現在、アトピー性皮膚炎の治療は急激に進歩し、かなりひどいアトピー性皮膚炎のお子さまもほぼ「治る」状態、きれいな肌とほとんど痒みのない快適な眠りを得ることができるようになりました。
赤く腫れ上がった顔で、診察中も体中をひたすら掻きむしる、無口な重症のアトピー性皮膚炎のお子さまが、きれいな肌になり、快活に人生を楽しめ、友達と普通に交流できる、素晴らしい治療薬が次々と登場してきています。
アトピー性皮膚炎に悩むお子さま、保護者の方は、ぜひ鈴の木こどもクリニックにご相談にいらして下さい。ご一緒に、ゴール目指して頑張りましょう!
アトピー性皮膚炎のような慢性に経過する病気は、ご本人、お母さま、お父さま、小児科医、看護師、クリニックスタッフの皆の信頼の絆の中で、素晴らしいゴールを目指して、ご一緒に頑張っていくものと当クリニックは確信しています。
標準的治療を拒否されたり、お互いの信頼関係の構築を必要としないとお考えの方は、ご自身の思いを受け入れてくださる医療機関をたよるとよいでしょう。
「ともに闘う」信頼関係が構築できなければ、いくら素晴らしい治療を行ってもよい結果を得ることはできず、お子さまを幸せにすることもできないと当クリニックは考えています。
1.アトピー性皮膚炎とは
2.アトピー性皮膚炎の症状
3.アトピー性皮膚炎の治療
Ⅰ.アトピー性皮膚炎とは
①アトピー性皮膚炎の定義
まず、アトピー性皮膚炎の定義から始めたいと思います。
アトピー性皮膚炎とは、「増悪と寛解を繰り返す、かゆみのある湿疹を主病変とする病気であり、患者の多くはアトピー素因を持つ」と定義されています。
これは、
①年齢によって、身体のいろいろな場所に、かゆみが強い発疹が出たり、ひっこんだりする(具体的な年齢別の症状はⅡ章で述べます)。
②本人や家族に、アレルギーの体質を持った人がいる。
という内容です。
このような症状が、1歳未満なら2ヶ月、1歳以上なら6ヶ月以上続くものを、アトピー性皮膚炎と定義しています。
ここでいうアトピー素因とは、気管支喘息、アトピー性皮膚炎、アレルギー性鼻炎、アレルギー性結膜炎などのアレルギーの病気を本人かご家族が持っている、アレルギーの症状が起こりやすい遺伝的な体質をいいます。
②アトピー性皮膚炎のメカニズム
アトピー性皮膚炎とは、皮膚の抵抗力(皮膚を、さまざまな刺激から守る働きを、バリア機能とよびます)の低下した状態に、 皮膚の炎症を発病しやすい体質がからみ、さまざまな皮膚の状態を悪化させる因子(悪化因子)がさらに加わり、発症していく病気、と考えられています。
1)皮膚の異常(バリア機能の低下。かさかさ肌)
①角質層の異常
皮膚の最も外側にある角質層は、わずか0.01~0.02mmの薄い膜です。角質層は、体をラップのように覆い、外部からの刺激や異物の侵入を防いだり、水分の喪失を防ぐ、大切な働きを担っています。
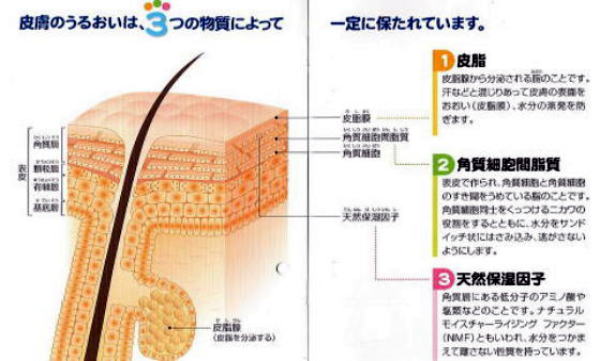
アトピー性皮膚炎の患者さんは、角質細胞間脂質であるセラミドという脂肪が異常に少ないため、皮膚をみずみずしく保つ、水分保持能力が大幅に低下していることがわかっています。
また、角質細胞とは、厚さ1mm位の平べったい細胞で、この細胞の内部には、主な成分であるケラチンとフィラグリンがからみあって充満し、外界のさまざまな刺激から皮膚内部を守っています。
しかし、アトピー性皮膚炎の患者さんの中には、遺伝的にこのフィラグリンが少ない人がいて(また、ある種のサイトカインはフィラグリンを減らします)、このような人の肌は角質細胞が非常に薄く、皮膚のバリア機能が著しく低下してします。
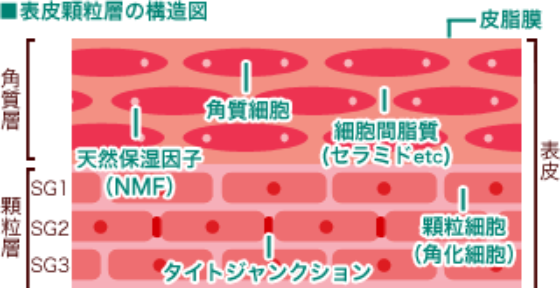
②顆粒層の異常
角質層のもう一つ内側には顆粒層という階層があり、この層には「タイト・ジャンクション」と呼ばれる、細胞と細胞をくっつけている、繋ぎ目の部分があり、皮膚のバリア機能を担っています。
化粧品成分オンライン バリア機能修復成分の解説と成分一覧 より
アトピー性皮膚炎の患者さんの中には、このタイト・ジャンクションの形成に係わるクラウディン-1という成分が少なく、この部分のバリア機能が低下している人もいるようです。
![]()
2)皮膚の炎症のメカニズム(皮膚が赤く腫れる。じくじくする)
正常な皮膚は保湿因子によって、皮膚のバリア機能が働き、体の外からの刺激、アレルゲン(アレルギーを引き起こす蛋白質。ダニ、ハウスダスト、花粉など。)の侵入を防いでいます。
しかし皮膚バリア機能が低下すると、 体の外からの刺激やアレルゲンが、皮膚から容易に侵入しやすくなります。その結果、皮膚の中で炎症が起きて、 さまざまなアトピー性皮膚炎の症状が起こってきます。
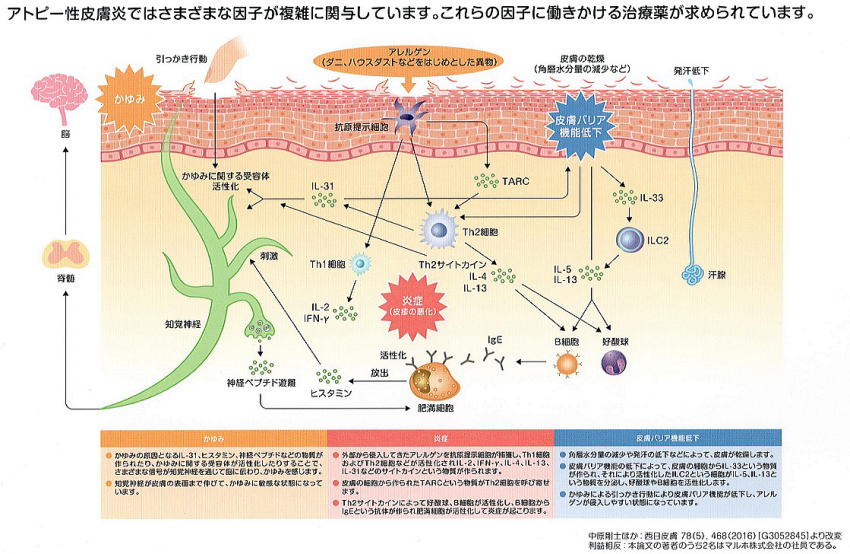
皮膚の中に侵入してきたアレルゲンは、まず皮膚のパトロール部隊である「抗原提示細胞」に発見されます。
この「抗原提示細胞」とは、つねに皮膚の表面近くをパトロールし、敵の侵入を見張っている、警備のセコムのような細胞です。樹状細胞やランゲルハンス細胞と呼ばれています。
ひとたび、敵を発見(=アレルゲンを捕捉)すると、敵(抗原)侵入の警報を、上級司令官のTリンパ球(ヘルパーT細胞)に伝えます(抗原提示といいます)。
 (出典;「佐伯秀久監修:アトピー性皮膚炎の治療目標と主な治療薬」マルホ)
(出典;「佐伯秀久監修:アトピー性皮膚炎の治療目標と主な治療薬」マルホ)
抗原提示細胞から敵侵入の情報を伝えられた上級司令部のTリンパ球には、いくつかのサブグループがあります。そのうちのTh1細胞司令官は、インターロイキン-2(IL-2)とインターフェロンーガンマ(IFN-γ)というサイトカインを分泌します。
また、別のTh2細胞司令官は、インターロイキン-4(IL-4)、インターロイキン-13(IL-13)、インターロイキン-31(IL-31)というサイトカインを分泌します。
サイトカインは司令部T細胞から、それぞれの部下の細胞への命令文書のような物質=蛋白質です。
このTh2細胞が分泌するサイトカインであるIL-4、IL-13、IL-31が優勢になってくると、アレルギー炎症がひどくなり、組織は赤く腫れ上がり、知覚神経が刺激され、
ピリピリした痒みが発生する状態になっていきます。(嫌ですね)
図一番右にあるILC2というのは、Innate lymphoid cells(自然リンパ球)という細胞で、Th1細胞とTh2細胞の兄弟リンパ球とは出自の異なる、別家系のおじさんリンパ球です。
ILC2はT細胞のような複雑な手続きを経ることなく、サイトカインであるIL-5、IL-13を分泌して、皮膚の炎症を悪化させます。
![]()
3)痒みの増強(皮膚のひっかき傷の痕)
アトピー性皮膚炎は、強いかゆみを伴います。アトピー性皮膚炎の患者さんが最も悩むのは、この痒みです。
サイトカインのIL-31は、アトピー性皮膚炎の激しい痒みを引き起こすことが最近わかってきました。IL-31は、痒みを感じる知覚神経に働いて、神経を過敏にしたり、
皮膚の表面まで神経末端を延ばし、痒みを感じやすくしています。(上図参照)
![]() それ以外にも、 アトピー性皮膚炎の痒みを引き起こす物質は多数見つかっています。
それ以外にも、 アトピー性皮膚炎の痒みを引き起こす物質は多数見つかっています。
また、IL-4、IL-13はBリンパ球(Tリンパ球と別のリンパ球)に働き、IgEを放出させます。IgEは肥満細胞にくっつき、ヒスタミンを遊離させます(上図参照)。このヒスタミンも痒みを引き起こします。
ヒスタミンは長らくアトピー性皮膚炎患者の痒みの主犯として、目の敵にされてきました。
ヒスタミンの働きを抑えるため、ザジテンやアレロック、アレグラなどのヒスタミンの働きを抑える、 抗ヒスタミン薬が治療に使用されてきました。(もちろん、現在も使われています)
しかし、アトピー性皮膚炎の痒みに対しては、ヒスタミンは脇役だったようです。抗ヒスタミン薬は、アトピー性皮膚炎の患者さんの激しい痒みを和らげましたが、痒みを完全に消失させる力はありませんでした。
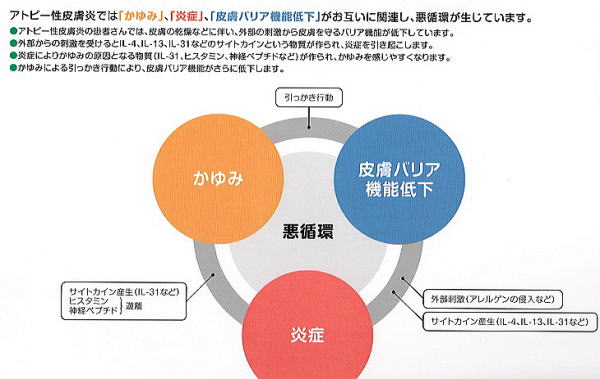
アトピー性皮膚炎の病態は、皮膚バリアが低下し、アレルギー炎症が悪化する。→炎症が激しくなり、痒みが強くなる。→痒みがひどいため、掻きむしり、ますます肌荒れがひどくなる。という「itch-scratch-cycle」と呼ばれる痒み、ひっかくことの悪循環が起こります。
これを抑え込み、鎮めることが、アトピー性皮膚炎の治療となります。
(出典;「佐伯秀久監修:アトピー性皮膚炎の治療目標と主な治療薬」マルホ)
![]()
Ⅱ.アトピー性皮膚炎の症状
次にアトピー性皮膚炎の症状をみてきましょう。
①アトピー性皮膚炎の症状は、年齢によって変化します
アトピー性皮膚炎の皮膚症状は、年齢とともに変化していくことが特徴です。 赤ちゃんの湿疹がひどく、お悩みのお母さまにも、この湿疹がずっと続くわけではない、といつもお話ししています。
![]() 赤ちゃん期(2歳まで)
赤ちゃん期(2歳まで)
乳児期には顔の口の周りや頬に、赤いポツポツ、ジュクジュクした発疹が出ます。
また頚や頭、ひどくなると胸や背中、膝のうら、手足などの汗のたまりやすい部分にも、赤みが広がっていきます。
![]() 幼児期(2~12歳)
幼児期(2~12歳)
赤ちゃんの時期を過ぎるころになると、ひどい湿疹のあった赤ちゃんも、自然と改善していきます。
幼児期のアトピー性皮膚炎の症状は、顔や体の発疹が減りますが、首の回りや手足の関節周囲、お尻に発疹が目立つようになります。
また、皮膚が乾燥してざらざらになります。
![]() 学童期・思春期(13歳以上)
学童期・思春期(13歳以上)
思春期・成年期は、再びアトピー性皮膚炎が悪化しやすい時期になります。いったん治った皮膚の症状が、思春期になってぶり返す例も少なくありません。また、さまざまな因子が悪化するきっかけ、原因となります。
この時期の発疹は、顔や首、胸、背中、肘のあたりなど上半身に、皮膚の変化が強くみられます。特に顔は、いわゆる「アトピーの赤ら顔」などと呼ばれる、独特の顔つきになる人がいます。
また、この時期は精神的に不安定になり、さまざまな背景で治療がうまく行えない人も出てきます。また、少なくない患者さんが不登校になるようです。


田辺三菱製薬サイト:ヒフノコトサイトより転載
![]()
②かゆみが最大の症状
アトピー性皮膚炎のお子さまは、皮膚の変調(湿疹、赤く腫れる、かさかさ、ごわごわ)が目立つことも辛い症状ですが、何よりもかゆみが最大の症状です。
お子さまは我慢することができず、掻きむしり、血まみれになってしまうこともあるほどです。
自分で掻くことのできない赤ちゃんが、抱っこしているママの服に顔をこすりつけて、一日で顔が真っ赤に腫れあがることもよく経験します。
お風呂に入ったり、夜ふとんに入って体があたたまると、かゆみが増すことはよく経験されます。これは、皮膚があたたまると、かゆみを感じる神経がかゆみに敏感に反応するためと、昼間は遊びに夢中になっているため、あまりかゆみを感じず、夜眠り始めるとかゆみが気になるためと考えられます。
ストレスもまた、かゆみを悪化させる原因と考えられています。
![]() 最近、この痒みはIL-31が大きく関係しており、このサイトカインの働きを妨げる新薬も登場してきました。 (詳細は後記)
最近、この痒みはIL-31が大きく関係しており、このサイトカインの働きを妨げる新薬も登場してきました。 (詳細は後記)
![]()
③アトピー性皮膚炎の重症度について
アトピー性皮膚炎の重症度は、医学的には、皮疹(皮膚の湿疹)の面積と炎症の強さで分類します。(厚生労働科学研究班)
| 軽症 | 面積にかかわらず、皮膚に軽度の赤みや乾燥だけが認められる状態 |
| 中等症 | 強い炎症を伴う皮疹が、体表面積のおよそ10%未満に認められる状態 |
| 重症 | 強い炎症を伴う皮疹が、体表面積のおよそ10%以上で30%未満に認められる状態 |
| 最重症 | 強い炎症を伴う皮疹が、体表面積の30%以上に及ぶ状態 |
皮疹は面積よりも、個々の皮疹の重症度が重視されます。
診療の現場では、アトピー性皮膚炎の皮膚の重さの評価には、医師による採点であるEASIスコア、IGA、患者さん自身の痒みの採点である掻痒NRS、掻痒VAS、POEMなどを用いて評価をしています。
鈴の木こどもクリニックの実際のアトピー皮膚炎の診療では、チェックシート(NRS、POEMシート)をお渡ししますので、痒みの強さを患者さんご自分でまず評価していただいています。
この患者さんの自己採点と、医師の診察の結果を総合的に判断して、最適な治療を決定しています。
![]()