インフルエンザはかぜの親玉です。よくインフルエンザとかぜとはちがうという解説もありますが、インフルエンザも立派なかぜの一つです。
たしかにかぜの中でも、最もありふれた鼻かぜウイルスである、ライノウィルスなどとは症状が異なりますが、アデノウィルスなどインフルエンザと似た症状を示す、ウィルス感染症も存在しています。
しかしインフルエンザ感染症はその流行のスケール、症状の深刻さにおいて突出しており、毎年、世界中で600万人から1000万人の人々が感染発病し、300~500万の人が重症化し、25~50万人が死亡しています。
本稿では、インフルエンザ感染症について最新の知見を踏まえて、詳細に解説いたします。
(2020.1.1大幅加筆修正。最後に修正日を更新していきます。)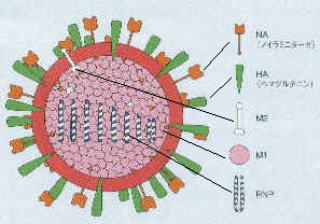
![]()
●インフルエンザウィルスの構造
まず、インフルエンザウィルスの構造から、お話を始めましょう。インフルエンザに関するさまざまな事柄は、このウィルスの構造を知ることで、容易に理解できるようになるからです。
インフルエンザウィルスは、オルソミクソウィルス科というグループに属している、大きさが100nm(1mmの1/10000)の中型のウィルスです。
中心にRNA(リボ核酸)という遺伝子を持ち(右図の真中の8本のまだら紐のようなもの)、外側には、NA(ノイラミニダーゼ)とHA(ヘムアグルチニン)という2種類のとげ(スパイク蛋白と呼ばれます)が林立しています。
そのほかに、A型インフルエンザウィルスは、M2という蛋白質(右図の白い棒。図はMedicalTribune別冊「座談会インフルエンザ診療の実際」より転載)も持っています。この蛋白はB型インフルエンザウィルスには存在していません。
一方、C型、D型インフルエンザウィルスはRNAは7本で、NAとHAを持たず、代わりにHEF(ヘムアグルチニン-エステラーゼ-フ-ジョン)という蛋白を持っています。1.2
![]()
●インフルエンザウィルスの種類
インフルエンザウィルスは内部(ピンクの所)の蛋白質の種類で、A型、B型、C型、D型に分けられます。
A型は、ヒト、水鳥、ブタ、ウマなどに感染し、B型とC型は、主にヒトに感染します。
また、病原性が強いのはA型とB型で、C型は軽いかぜ症状のみで、あまり病原性は強くありません(時に小流行を起こします)。D型は2011年に見つかった新しいインフルエンザウィルスで、ウシ、ラクダなどに見られ、ヒトにも感染しますが、ヒトでの病原性はあまり強くないと言われています(D型に関しては、まだよくわかっていません)。
A型はもともとミズトリ(鴨など。水禽類)の腸管内で増殖するウィルスでしたが、ヒトなどにも感染する能力を獲得し、宿主を広げていったと考えられています。
A型インフルエンザウィルスを表わすときは、このHAとNAのとげの番号を組み合わせて表現します。たとえば、3番目の緑のとげ(HA)と2番目の赤のとげ(NA)を持っているA型インフルエンザウィルスはAH3N2と表現します。
A型のHAのとげは、トリでは18種類(H1、H2、H3、…、H18)すべて見られますが、ヒトでは3種類(H1,H2,H3)のみです。一方NAのとげも、トリの11種類(N1、N2、…、N11)に対し、ヒトでは2種類(N1、N2)みられるだけです。すなわち、鳥インフルエンザの一部(H1,H2,H3とN1,N2を持ったウイルスの一部)がヒトでも寄生、増殖できるように進化したと考えられています。
一方、B型は、HAの抗原性で2種類の亜型(山形系統、ビクトリア系統)に分けられています。インフルエンザワクチンには両亜種が含まれています。B型では、HAもNAも1種類しかありません。
C型、D型はRNA鎖は7本で、HAとNAのスパイク蛋白を持たず、代わりにHEFという蛋白を持っています(前述)。
![]()
●インフルエンザの増殖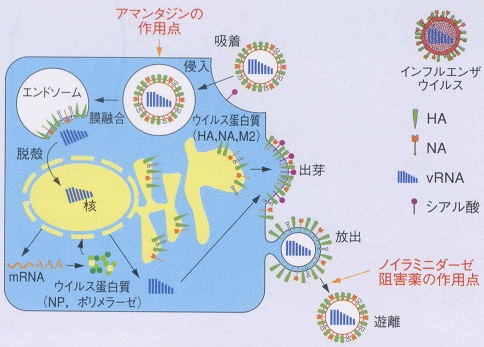
次にインフルエンザの感染、増殖のサイクルを見てみましょう。ここでは、A型を例に説明いたします。
(図はMedicalTribune別冊「座談会インフルエンザ診療の実際」より転載)
まず、インフルエンザウィルスがヒトの鼻、のど、気管支に侵入すると、緑のとげ(HA=ヘムアグルチニン)を伸ばして、細胞のレセプターに吸いつきます。
ここでいうレセプターとは、ウィルスのとげがくっつきやすい部位のことで、インフルエンザウイルスの緑のとげ(HA)はシアル酸に親和性があるため、ヒト細胞表面のシアル酸が飛び出している場所がリセプターとなります。
ヒト細胞のシアル酸部位(レセプター)にくっついた(吸
着といいます)ウィルスは、細胞の食作用(エンドサイト―シス)によって、細胞内に取り込まれます(侵入)。
ヒト細胞内に取り込まれたウイルスは、今度はウイルスを包んでいたヒト細胞の膜とウイルスの殻の部分を融合させ(膜融合といいます)、ウィルスの殻が壊れます(脱殻といいます)。
ウイルス内部にあった自分を複製する遺伝情報の図面であるウイルスRNA(RNP)は、この時ヒト細胞質内に移動します。
ウイルスRNAは、ヒト細胞質内(水色の部分)から細胞の核内に入りこみます。インフルエンザウイルスの持つ遺伝子情報RNAは非常にシンプルなため、ウイルスの持つ自前のRNA遺伝情報だけではウイルス(自分自身)を複製することができません。
そのため、インフルエンザウイルスは、ヒト細胞のRNA(遺伝子)から、その一部(キャップ構造とpoly A構造の部分)を切り取り、自分のRNAにくっつけて、やっと自分自身の遺伝情報の設計図を完全なものとします。この時、この反応に必要なのが、Capエンドヌクレアーゼという酵素です。
この完成したmRNAの設計図をもとにして、大量のウイルス蛋白質(核蛋白質、ポリメラーゼ)が生産されます。そしてこの作られたポリメラーゼが、さらに大量のウイルス蛋白質(HA、NA、M2蛋白質)を作り出していきます。
一方、ウイルスの遺伝情報の塊であるRNAは、これとは別経路で細胞質内で複製されます。
この別々に作られたウイルス蛋白質とウイルスRNAは、それぞれ細胞の表面に移動し、合体し、盛り上がって突起となります(出芽といいます)。このとき、ウイルスは緑のとげ(HA)で細胞とくっついているので、これを切断してウイルスを自由にするのが赤いとげ(NA=ノイラニミダーゼ)の役割です。
自由になった新しいウィルスは、1個の細胞から1億個に増え、流血中を広がり、さらに次々と細胞に感染を広げていくのです。
![]()
●インフルエンザの変異(何故ワクチンがきかないか)
ヒトのインフルエンザで、現在流行しているA型インフルエンザウィルスは、新型(AH1N1pdm)、香港型(AH3N2)の2種類です。また、B型インフルエンザウィルスも、ビクトリア系統、山形系統の2種類の計4種類です。過去にはアジアかぜ(AH2N2)、ソ連型(AH1N1)が流行したことがありましたが、この2種類は現在、消滅しました。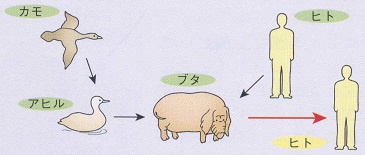
過去インフルエンザにかかったり、ワクチンを打っていれば、何回もインフルエンザにかかることはないはずです。理論的には4回かかれば、ABそれぞれに、免疫ができるはずです。
それが何故、毎年600万人から1000万人の人々が罹患し、ワクチンの効果が限られているのでしょうか。
それはインフルエンザウィルスが、大きな変化と小さな変化を繰り返して、ヒトの免疫の防御システムをたくみに掻い潜って、流行するからなのです。
インフルエンザのHAとNAは不安定で、そのアミノ酸構造を変化させ(突然変異)、とげの形を少しづつ変えていきます。これを連続変異といい、車でいうとマイナーチェンジにあたります。インフルエンザウィルスは毎年連続変異をくりかえしているのです。
トリのインフルエンザウィルスと、ヒトのインフルエンザウィルスが、ブタの体内で交じり合い、新しいインフルエンザウィルスが生まれることを不連続変異といいます。(図はMedicalTribune別冊「座談会インフルエンザ診療の実際」より転載)
シベリアから中国に渡ったカモのウィルスはブタに取り込まれます。一方、ブタはヒトのインフルエンザウィルスにも感染します。ブタの体内で共存することになったカモとヒトのインフルエンザウィルスがHAとNAを取り替えて新しいインフルエンザウイルスが誕生する(遺伝子の再集合といいます。)ことを、不連続変異といいます。
当然、ヒトはこのウィルスに対する備え(免疫)はありませんから、あっという間に感染が広がっていくことになります。
![]()
潜伏期間は1~4日で、感染経路は咳による飛沫感染が主ですが、痰を触った手からの接触感染もありえます。
感染力はきわれて強く、一地域に爆発的に広がり、3~5週で終息する経過を繰り返します。まず、12~1月にA型インフルエンザが流行り、2~3月にB型インフルエンザが流行するというのが、例年のパターンです。
*近年は流行が前倒しになり、10月からインフルエンザの流行が始まることも珍しくなくなりました。まだ、東京近辺でも、夏にも報告がみられます。(沖縄では、夏でもインフルエンザが常在しています)
症状は突然の高熱(39℃以上)によって発病しますが、頭痛、筋肉痛、関節痛(からだのふしぶしを痛がる)、全身倦怠感(ぐったりして起きていられない)、食欲不振などの全身症状が、強く現れます。ほほが赤く、目は充血してうるんできます。
高熱のわりには、せき、鼻水などは当初は目立ちませんが、やがてせきもひどくなり、ピークを向かえます。腹痛、嘔吐、下痢などもしばしばみられる症状です。
*腹痛、下痢などの消化器症状はB型に多いといわれていましたが、当クリニックの経験だとA型でも普通に見られます。
高熱は3~4日で一度解熱しますが、1~2日後に再び発熱することもあり、インフルエンザのニ峰性発熱と呼ばれます。この2度目の発熱は1~2日で解熱し、咳を除けば症状は快方に向かいます。咳がしつこく続く場合は、肺炎などの合併も考えます。
2度目の発熱が2日以上続く場合は、上述のように肺炎や急性中耳炎など細菌感染が強く疑われるため、必ず診察を受けてください。まれに、足の強い筋肉痛のため、歩けなくなることもあります。
合併症は、子どもでは、気管支炎、肺炎、中耳炎、熱性けいれん、ライ症候群、インフルエンザ脳症(後述)などがみられます。B型インフルエンザはA型に比べて症状が軽いといわれてきましたが、2002/3年のB型インフルエンザの流行時の当クリニックの経験では、A型インフルエンザと比べて、特に症状が軽いという印象はありませんでした。
インフルエンザに溶連菌感染症が合併している例が時々見られます。タミフルで解熱せず、咽頭痛を訴える、発疹が出てきたなどのお子さまは溶連菌の可能性もあり、再診が必要です。
1994年に学童のインフルエンザワクチン集団接種が中止されたころから、老人のインフルエンザ肺炎による死亡と乳幼児のインフルエンザ感染に伴なう脳症が増加し始めました。
このうち、乳幼児に見られるインフルエンザ脳症については、1998年、1999年に患者が多数報告され、社会的に注目されるようになり、1999年12月に日本小児感染症学会が「インフルエンザ関連脳症についての見解」を公表しました。その後、厚生労働省、新興・再興感染症「インフルエンザ脳症の発症因子の解明と治療及び予防方法の確立に関する研究」班(主任研究者森嶋恒雄岡山大学大学院小児医科学教授)によって、2005年11月にインフルエンザ脳症ガイドラインが作成され、2009年に改訂版が公表されています(→内容はこちら)。
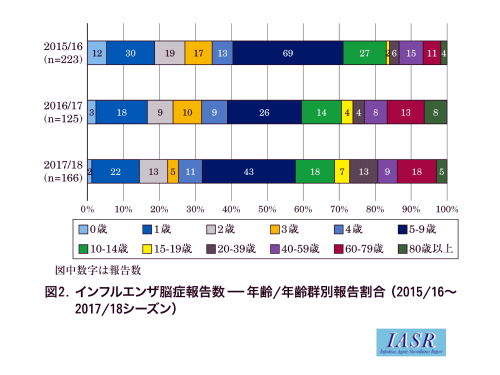
インフルエンザ脳症は、5歳以下の乳幼児(特に1~2歳がピークで、0歳台は少ない)に多く発生します。3(下図。図は国立感染症研究所HPより転載)
その症状は、まず高熱が出て数時間でけいれんを起こします。しかし、この時点ではインフルエンザの高熱に伴なう熱性けいれんと区別がつきません。
ただし、熱性けいれんなら、数分間から数十分でおさまり、回復してくるのが普通ですが、脳症の場合は寝てばかりいて起きてこない、呼びかけても応答がない、目がうつろでボーとしている、見えないものが見えたり、聞こえたりする(「意味不明の言動」)、嘔吐する、さらにけいれんが再発するような症状が続き、おかしいことに気付かれます。
救急病院で診察を受けると、意識障害の存在、けいれん重積(けいれんがとまらない)などがみられた場合、CTやMRIという脳の形を写し出す検査が行われます。その結果、脳が腫れていたり(脳浮腫)、脳の一部が壊れている(壊死)ことが確認されれば、インフルエンザ脳症として強力な治療が開始されます。
インフルエンザの発病からこのような脳症の症状を呈するまでの時間は、平均1.4日(約30~36時間)しかかからず、症状の進行は電撃的です。したがって、抗インフルエンザウィルス治療薬を飲み始めていても、発病を抑えることはできないものと思われます(間に合わない)
2002年調査では、死亡は15%、重度後遺症を残したものは8.5%、完全回復したものは50%でした。
現在インフルエンザ脳症はガイドラインをもとに治療が行われるようになり、1990年代無治療では約30%であった致命率が2009年には8~9%と改善しました。しかし、後遺症を残す子どもは約25%前後で変化はなく、相変わらず怖ろしい病気であることに変わりはないのです。
インフルエンザ脳症の多くが、A香港型インフルエンザウイルス感染に伴って発病します。しかし、なぜ発病するのかは現在まだ解明されていません。インフルエンザウィルス感染が引き金になって発病することは確かなのですが、インフルエンザウィルスそのものが脳炎を起こすわけではないようです(そのため、インフルエンザ脳炎・脳症ともインフルエンザ関連脳症とも呼ばれます)。
一般にウィルス感染症では、リンパ球、顆粒球、マクロファージ(大食細胞)などの免疫を担当する細胞が協力して病原ウィルスと戦い、炎症という戦場でウィルスに打ち勝ち、病気を治します。この時、それぞれの細胞は炎症性サイトカインという物質を分泌し、指令を出したり、連絡をとり、組織的に戦います。しかし、インフルエンザ脳症の髄液(脳を包む液体)には、この炎症性サイトカインが異常に多いことがわかりました。
インフルエンザ脳症を起こしたお子さまは、インフルエンザウィルス感染に対して何らかの原因で全身の炎症反応が異常に強くおこり、その結果脳の血管の細胞が大量の炎症性サイトカインに曝され、壊されてしまいます(サイトカインストームという)。
そしてその結果、脳血液中の水分が大量に血管外に滲み出し、脳が腫れてしまうのではないかと考えられています。このメカニズムは、インフルエンザ脳症のお子さまでは、脳以外にも肝臓など全身で観察されているのです。
さらに一部の解熱剤(ボルタレン=ジクロフェナクナトリウム、ポンタール=メフェナム酸)が症状の悪化に関係する疑いが強くなり、ボルタレン、ポンタールの使用については、2001年厚労省薬事・食品衛生審議会医薬品等安全対策部会で15歳未満の小児において、原則禁忌(原則的には使用してはならない)と決定されました。ただし、現在、我が国の小児科で主に使用されている(諸外国でも用いられている)アセトアミノフェンは、脳症の発症に関連しないと考えられています。
インフルエンザ脳症については、まだよくその本当の原因はわかってはいません。ボルタレンやポンタールを使用しなくなっても、それだけでインフルエンザ脳症がなくなるわけではありません。ただ、脳症になるお子さまは毎年60~230名、死亡者は9~33名と、感染者総数600~1000万に比べると極めて少数です。きわめてまれな病気と考えてよいと思います。
また、インフルエンザ脳症の発生はA香港型の流行と相関しています。A香港型が流行した年に、インフルエンザ脳症が多く発病してきました。ただし、2017/18年はB型でも発病しています。3(下図。図は国立感染症研究所HPより転載)
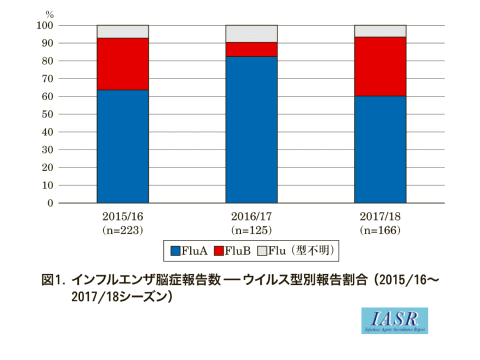
したがって、インフルエンザワクチンを接種することによって、インフルエンザの流行が抑えられれば、集団レベルではインフルエンザ脳症の発病数も抑えられる可能性が期待できるのです。
個々(人)のレベルでは、残念ながらワクチンを接種してもインフルエンザ脳症を発病し、死亡したお子さまもおりましたが、インフルエンザワクチン接種は現在インフルエンザ脳症を予防するもっとも有効なアプローチと考えられます。したがって、当クリニックは1歳以上のインフルエンザ予防接種を強くお勧めしています。
![]() インフルエンザワクチンについては、別章で詳しくご説明いたします。(→インフルエンザワクチン、インフルエンザワクチン詳細編)。
インフルエンザワクチンについては、別章で詳しくご説明いたします。(→インフルエンザワクチン、インフルエンザワクチン詳細編)。
なお、インフルエンザ脳症は、2013/14シーズンに96例、2014/15シーズンは105例、2015/16シーズンは223例、2016/17は125例、2017/18は166例が報告されています3。
![]()
インフルエンザはかつて、①突然の発症、②38℃を超える発熱、③上気道症状、④全身倦怠感等の全身症状、の4点を満たすものとされてきました。
インフルエンザと確実に診断するためには、血液を採取してインフルエンザの血清抗体価が上昇していることを確認するか、のどをぬぐってその検体からウィルスを分離・検出するしかありませんでした。
ところが、1999年にインフルエンザ迅速診断キットが登場してから、インフルエンザの診断は正確に、しかも容易に行われるようになりました。
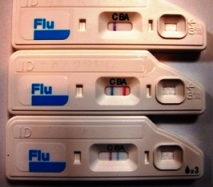
現在ではさまざまな迅速診断キットが登場し、A型とB型のインフルエンザを区別して診断できるようになりました。
(右図はクイックナビ-Flu(大塚製薬)。上段が陰性、中段がA陽性=赤線、下段がB陽性=青線を示しています)
![]()
インフルエンザウイルスそのものの増殖を抑えるインフルエンザ治療薬(抗ウィルス薬)が登場し、インフルエンザの治療は一変しました。従来は、インフルエンザにかかったら、なるべく家で安静にしているように、といわれてきましたが、現在は病院に行き、検査をし、症状によってはインフルエンザの治療薬を飲むことが最も良い対処法となりました。
現在我が国で使用されているインフルエンザの治療薬は5剤(タミフル、イナビル、リレンザ、ラピアクタ、ゾフルーザ)、非常時のみ使用可の治療薬(アビガン)が1剤あります。
抗ウィルス剤
①効果と作用機序
1998年にA型インフルエンザの治療薬として認可されました。シンメトレルの作用は、M2蛋白の働きを抑制し、インフルエンザウィルスの脱殻を抑えてしまうことです。
脱殻が起こらないと、インフルエンザウィルスは感染細胞で増えることができません。また、B型インフルエンザウィルスはM2蛋白を持っていないため、シンメトレルはA型インフルエンザウィルスしか効果はありません。
②副作用と問題点
シンメトレルは長期に服用した場合、薬が効かない耐性ウイルスが誘導されてきます。もともとA型インフルエンザウィルスの1万個に1個は、シンメトレルが効かない耐性ウィルス(抵抗力を持ったウィルス)が存在していますが、シンメトレルの作用でインフルエンザウィルスがほとんど死滅した後、この耐性ウィルスが急激に増えてくるのです。
この耐性ウィルスは感染している本人には普通のインフルエンザウィルスと同じようにふるまい、特にインフルエンザ症状が重くなることはありません。
しかし、他のヒトに感染したときには、シンメトレルが全く効かなくなります。この耐性ウィルスはシンメトレルを飲み始めて、早ければ3~4日で出現してくるといわれています。
さらにM2蛋白の働き(イオンチャンネル活性)に重要な役割を持つアミノ酸が一つ以上変化するだけで、シンメトレルは効かなくなるといわれており、非常に耐性を誘導しやすい薬剤のようです。
その上、シンメトレルには、興奮したり、夜寝られなくなったり、うわごとを言ったりする精神神経症状や、吐き気などの副作用が少なくありません。
2004年以降、中国では農民と当局がぐるになって鳥インフルエンザ対策として、薬価が安いアマンタジンを大量に飼料に混ぜて鶏に服用させていたため、ほとんどのA型インフルエンザがシンメトレル耐性になってしまったことがわかりました(詳しくはこちら)。
アメリカのCDC(疾病管理センター)は2006年1月にインフルエンザの予防と治療にアマンタジンとリマンタジン(アマンタジン類似薬)を使用しないよう、勧告しました。
中国の身勝手で非道な振る舞いで、抗インフルエンザ薬がひとつ(薬剤は2種)消滅してしまったことはまことに残念です。
③当クリニックの対策
上記のようにシンメトレルは耐性ウイルスが増えていること、精神症状が強いこともあり、現在は全く処方しておりません。
①効果と作用機序
1)薬の概要
タミフルはノイラミニダーゼ阻害薬といって、インフルエンザのNA(ノイラミニダーゼ)の働きを抑える薬です。
インフルエンザウィルスのNAは、感染細胞内で複製された無数のインフルエンザウィルスが出芽して、感染細胞から飛び出すことを助けます。
このNA(ノイラミニダーゼ)の働きを抑えるノイラミニダーゼ阻害剤が投与されると、インフルエンザウィルスは感染細胞から分離できなくなり、細胞にくっついたまま最後は死んでしまいます(右図参照)。
1日2回、5日間、ドライシロップ、またはカプセル製剤を服用します。
タミフルはA型インフルエンザ、B型インフルエンザ両方に有効で、1~2日で熱は下がり、インフルエンザの症状は軽くなります。インフルエンザの症状を1~2日程度短縮するといわれ、抗インフルエンザ薬の早期投与は、重症化を予防する効果も示されています。
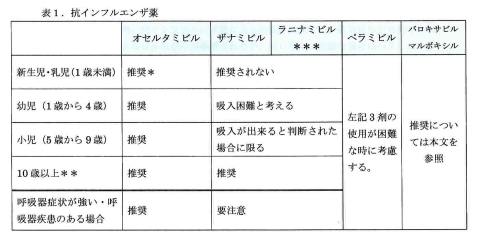
日本小児科学会の「2019/2020シーズンののインフルエンザ治療指針」4では、
・ 幼児や基礎疾患があり、インフルエンザの重症化リスクが高い患者や呼吸器症状が強い患者には投与が推奨される。
・ 発症後 48 時間以内の使用が原則であるが、重症化のリスクが高く症状が遷延する場合は発症後 48 時間以上経過していても投与を考慮する。
・ 基礎疾患を有さない患者であっても、症状出現から 48時間以内にインフルエンザと診断された場合は各医師の判断で投与を考慮する。
・ 一方で、多くは自然軽快する疾患でもあり、抗インフルエンザ薬の投与は必須ではない。
とまとめられています。
タミフルは生後2週以降の新生児、乳児にも、2017年3月24日より投薬することが認められました。また、10歳代の原則投与禁止の愚策も2018年5月16日撤回され、全ての年齢に投与が可能になりました。(タミフル騒動の顛末はこちら)
また、タミフルの効果が現われるには半日以上はかかるため、急激に進行するインフルエンザ脳症の発症を抑えることは難しいと考えられています。
②副作用と問題点
タミフルは副作用として、服用患者の5%に腹痛、下痢がみられますが、症状は軽く服用をやめれば消失します。
薬の効かない耐性ウィルスは、タミフルでも1/100の割合で出現しますが、タミフルの耐性ウィルスはシンメトレルの場合とは異なり、感染力が弱いため、あまり問題にしなくてよいと考えられています。
また、タミフルを飲んで速やかに解熱しても、ウィルスの排出は数日間は続くため、いつまで園や学校を休ませなければならないのか、問題とされた時期もありました(これについては、登校・登園基準をご覧ください)。
2007年、薬害反対グループと狂騒マスコミによって、タミフル「異常行動」の副作用騒ぎが純粋な医学上の問題ではなく、全く医学とかけ離れた「社会問題」として、お祭り騒ぎになりました(第2次タミフル騒動→当クリニックの解説はこちら)。
人の命に係る深刻な問題を、チンドン屋のような馬鹿騒ぎで面白おかしく囃し立てることがどれだけ医療現場を混乱させ、保護者を惑わし、子どもの健康を危険にさらしているか、彼ら下劣なマスコミチンドン連中は、自らの職業的倫理観に問うことはないのでしょうか。
タミフルの「異常行動」に関しては、岡部信彦元国立感染症研究所感染症情報センター長らの厚労省研究班の検討によって、異常行動はインフルエンザそのものによって起きている可能性が高いことがデータで示されました。
タミフルの問題ではないのです。インフルエンザにかかったときは、薬を飲もうと飲むまいと2日間は異常行動に注意しなければならない、という正しい警告(すでに11年前に行われていました)を、厚労省は暗黒集団やその手先のマスコミチンドン記者どもの捏造炎上報道にも動じず、毅然として全ての保護者に周知させるべきでした。
2018年5月16日、厚労省有識者会議はようやく、10歳台へのタミフル原則禁止という馬鹿げた愚策の中止を決めました(報道はこちら)。実に2007年から11年間続いた、世界に類を見ない異常な抗ウイルス剤への「使用禁止」が撤回され、ようやく医師が自分の判断に基づいて自由に処方できる、当たり前の環境に正常化されることになりました。
この11年間は、何だったのでしょうか。狂騒左翼マスコミのチンドン連中の炎上報道攻撃に脅え、暗黒の薬剤反対グループの脅迫行動に脅え、まったく医学的に意味のない愚策がだらだら続けられてきた、暗黒の11年間だったのです。
そして、これは決して過去の問題ではありません。今現在も、HPVワクチン勧奨停止問題など繰り返し繰り返し、同じような構図の愚かしい炎上騒動が引き起こされているのです。
2019年、タミフル服薬時に出血に対する注意が追加され、抗凝固薬との併用に注意が喚起されました。
③当クリニックの対策
インフルエンザ感染症は軽症に経過すると思われても経過中に重症化する例もあり、当クリニックは抗インフルエンザ薬を積極的に投与しています。10歳代のイナビル希望の方以外は、原則抗インフルエンザ薬はタミフルを処方しています。(下図は、小児科学会の「2019/2020シーズンのインフルエンザ治療薬の推奨」より転載4)
①効果と作用機序
ザナミビル水和物(リレンザ)もノイラミニダーゼ阻害剤で、 A型インフルエンザ、B型インフルエンザに有効です。
A型インフルエンザ、B型インフルエンザに有効です。
吸入薬なので、直接インフルエンザウィルスの感染部位であるのど、気管支に到達してインフルエンザウイルスの増殖を抑制します。
この薬は銀色のカップ(ブリスターという。右図の左の四個の玉)のなかに粉末が入っていて、この2ブリスターを1日2回、5日間、専用のディスクへラー(右図、右側の吸入器)を用いて吸入します。
リレンザはA型インフルエンザ、B型インフルエンザ両方に有効で、1~2日で熱は下がり、インフルエンザの症状は軽くなります。インフルエンザの症状を1~2日程度短縮するといわれています。
②副作用と問題点
リレンザは吸入薬で、喘息の治療薬のフルタイドロタディスクと類似した吸入用具を用います。吸入薬なので、小さなお子さまには使用できません。2006年2月から、5歳以上の小児にも処方できることになりました。しかし、小学校の低学年(6~7歳)では強く吸い込むことはなかなか難しいようです。ただ、吸入してむせる子はいないようです。
また、刺激により気管支喘息の発作を誘発する可能性があるため、喘息のお子さまは使用しないほうがよいとされています。しかし、10代のお子さまにタミフルが原則投与できなかった時代には、喘息のお子さまにも処方しました。気管支喘息の患者さんでも、特に問題なく使用できています。むしろ、フルタイドで慣れているせいか、うまく吸入できる患者さんが多い印象です。
夾雑物として、乳蛋白を含む乳糖水和物を使用しているため、重度の牛乳アレルギーのある患者は注意が必要だそうです。
③当クリニックの対策
リレンザは処方していません。(吸入回数が多いのと、ブリスターの装着が面倒なため。)
①効果と作用機序
ペラミビル水和物(バイオクリスト社、日本では塩野義製薬がライセンス)はタミフル、リレンザに次ぐ、第3のノイラミニダーゼ阻害薬の注射薬です。注射薬のため、インフルエンザと診断されたら、15分間の点滴で薬が投与されます。長時間作用型のため、点滴を1回行うことにより、投与されます。(重症例では反復投与も可能です。)
薬が飲めなかったり、吸入することができない高齢者やせき、嘔吐がひどい人でも使用できるメリットがあります。A型およびB型インフルエンザウイルス、H5N1型鳥インフルエンザにも有効です。
2010年1月13日に塩野義製薬が製造販売承認を得たと発表し、2010年1月27日から発売になりました。
②副作用と問題点
小児科一般外来では不要な薬です。
主な副作用は、消化器症状(腹痛、下痢など)と高価なことです。1回投与で長時間作用するので、それに伴う副作用の観察が必要です。また、注射薬なので、使用に制限があります。
①効果と作用機序
ラニナミビルはリレンザと同じノイラミニダーゼ阻害剤で、A型インフルエンザ、B型インフルエンザに有効です。ラニナミビルの前駆体である、ラニナミビルオクタン酸エステルの入った乾燥粉末剤(イナビル吸入粉末剤20mg)を吸入します。
吸入によって、ラニナミビルオクタン酸エステルが、直接インフルエンザウィルス感染部位の咽喉頭、気管支に到達し、生体の酵素の働きでラニナミビルに変わります。このラニナミビルが長時間気道にとどまり、増殖しようとするインフルエンザウィルスのノイラミニダーゼの働きを抑え、インフルエンザウィルスの増殖を防ぎます。
ラニナミビルは長時間作用型ノイラミニダーゼ阻害剤であり、ザナミビルの数倍強い抗ウィルス活性を持つといわれています。
1回吸入する(イナビル20の容器をずらして左右1回づつ吸う)だけで効果を示します。ただし、ザナミビル(リレンザ)と異なり、10歳以上の小児と成人はラニナミビルオクタン酸エステルとして40 mgを吸入(イナビルを2個吸入)するのに対し、10歳未満の小児はラニナミビルオクタン酸エステルとして20 mg(イナビル1個)を吸入するというように、年齢で投与量(イナビル使用本数)に差があります。
2010年9月10日に製造販売承認が得られたため、2010年10月19日より発売になりました。
②副作用と問題点
腎から排泄されるため、腎障害時には減量を考慮する必要があります。長時間作用するので、それに伴う副作用の観察が必要です。
リレンザ同様、吸入時に気管支喘息の患者で気管支攣縮が報告されているため、注意が必要です。また、夾雑物として、乳蛋白を含む乳糖水和物を使用しているため、重度の牛乳アレルギーのある患者は慎重に投与します。
吸入薬なので、リレンザと同じように幼児に使用できない欠点があります。また、乾燥粉末なので、自力で吸い込むことが必要で、息を吹き込むと細かい粉末が舞い上がり、むせたりするので、吸入前に十分な説明が必要です。(特に小さい子。リレンザと異なり、吸入手技が1回だけのため。)
③当クリニックの対策
1回の吸入で済むため、年長児~成人は希望があれば、イナビルも処方しています。
* 2019年10月25日、イナビルの吸入薬(ラニナミビル懸濁液「イナビル吸入用懸濁用160mgセット」)が発売されました。吸入器を使って吸入するこの薬品は、従来イナビルの粉末剤を自力で吸い込めなかった幼児や小児、高齢者等にも投薬が可能だということです。(第一三共の発表はこちら)
高価な薬剤であること、年少児には小児科学会もタミフル服用を勧めていることから、当クリニックは当面導入する予定はありません。
①効果と作用機序
ファビピラビルは経口薬です。ヒト細胞内に侵入したインフルエンザウィルスのRNAがヒト細胞の核を支配し、自分の複製を作らせる、RNAポリメラ-ゼの働きを抑えることで、ウィルスの複製、増殖を防ぎます(下図参照)。
RNAポリメラ-ゼを阻害する作用があるため、A、B、C、D型全てのインフルエンザウィルスの効果があり、高病原性鳥インフルエンザや新型インフルエンザにも有効と考えられます。また、ノイラミニダーゼ阻害剤(タミフル、リレンザ、イナビル、ラピアクタ)とちがって、ウイルスそのものを攻撃するため、48時間以降でも効果が期待できます。
ノロウイルス、エボラウイルスなどにも有効で、フランスに輸出され、アフリカ、ギニアのエボラ出血熱患者に使用されました。(報道はこちら)
②副作用と問題点
動物実験で胎児に異常が出る催奇形性の可能性があるという理由で、新型インフルエンザ対策の備蓄用薬剤として認可はされたものの、一般診療で抗インフルエンザ薬として使用はできなくなりました。強毒性の新型インフルエンザの流行時などの特別な場合の非常用の薬剤として使用されることになりそうです。
![]() バロキサビル(ゾフルーザ)
バロキサビル(ゾフルーザ)
①効果と作用機序
ゾフルーザは塩野義製薬が開発した新薬です。塩野義製薬は、このバロキサビル(ゾフルーザ)を2017年10月25日に日本国内における製造販売承認申請を行い、2018年2月23日に承認されました。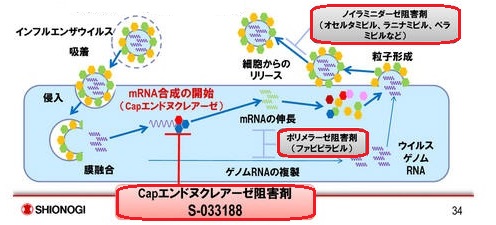
このバロキサビルは、タミフルなどのノイラミニダーゼ阻害剤などとは作用機序が全く異なる抗インフルエンザ薬です。
ヒト細胞内に侵入したインフルエンザウィルスは、まず脱殻し、自らのmRNA(メッセンジャーRNA)をヒトの細胞内に押し出します。(図は塩野義製薬ゾフルーザ製品資料より)
インフルエンザウイルスのmRNAは、キャップ(Cap)エンドヌクレアーゼというヒトの酵素の助けを借りて、自分の単純なRNAを、自分の複製が作れるような複雑な仕組みのRNAに進化させます。(インフルエンザの増殖)
このCapエンドヌクレアーゼの活性を抑え、インフルエンザウィルスの複製、増殖に必要なタンパク質を作らせないのが、ゾフルーザの作用です。Capエンドヌクレアーゼを阻害する作用があるため、A、B、C、D型全てのインフルエンザウィルスの効果があり、高病原性鳥インフルエンザにも強い活性を示します。
タミフルなどノイラミニダーゼ阻害剤がきかない耐性ウイルスでも、ゾフルーザは効果が期待できます(交差耐性は認めないため)。また、アビガン(RNAポリメラーゼ阻害剤)と同様、ノイラミニダーゼ阻害剤(タミフル、リレンザなど)と異なり、ウイルスの合成を抑えるため、48時間以降でも効果が期待できます。
投与方法は、成人及び12歳以上の小児には、20mg錠2錠、または顆粒4包(バロキサビル マルボキシルとして40mg)を1回服用します。ただし、体重80kg以上の人は倍量、20mg錠剤を4錠、または顆粒8包(バロキサビル マルボキシルとして80mg)を服用します。(イナビルと同じ1回投与形式ですが、イナビルは吸入薬、ゾフルーザは飲み薬です)
ゾフルーザは2015年10月に、厚労省の「先駆け審査指定制度」対象として指定され、2018年2月23日に承認され、2018年春にはすでに処方可能になりました。
②副作用と問題点
特にアビガン(RNAポリメラーゼ阻害剤)のように問題になりそうな副作用はなく、下痢、軽度の肝機能異常が報告されている程度です。
1回の服薬で済むこと、発病48時間以降でも効果が期待できること、Capエンドヌクレアーゼの活性阻害という薬理作用が魅力的だったこと、などから2018-19年のインフルエンザ流行時に、ゾフルーザは広く使用されました。
ところが、その結果問題になったのが、耐性ウイルスが特に子どもで高頻度に出現したことでした。この耐性ウイルスは、
1)主として、AH3H2、AH1N1のA型インフルエンザウィルスに出現し、
2)治療開始後3-9日に9.7%の患者検体に検出され、
3)そのうち、85.3%の例では、ウィルス量が一過性の増加し、
4)症状の増悪も10%見られた
というものでした。また、そもそもオープンラベル第3相試験でエントリーされた12歳未満、体重10kg以上の児は107人でした。
子どもののゾフルーザの使用経験が少ないことに加えて、2018-2019年のシーズンにゾフルーザを投与した子どもの間で耐性ウイルスがかなり出現したこと、しかもこの耐性ウイルスが野生のインフルエンザウィルスと同じぐらいの感染力を持っていたことなどをを踏まえて、日本小児科学会は2019-2020年のインフルエンザシーズンには、小児にはゾフルーザの使用を推奨しないという見解を発表しました。4
③当クリニックの対策
1回の錠剤の服用で済むことと、48時間投与のしばりがない(発病48時間をすぎても効果が期待される)ため、希望があれば成人にはゾフルーザを処方します。
12歳未満の小児には、小児科学会の見解を踏まえて処方を控えます。
![]()
抗インフルエンザウィルス薬は副作用や価格の問題があり、安易に使用するべきではありません。当クリニックでは抗ウィルス剤を使用するに当たっては、家庭内感染などインフルエンザとほぼ診断できる例を除けば、インフルエンザ迅速診断を行い、診断を確定してから投与しています。
その他の薬
インフルエンザの症状をやわらげるため、鎮咳去痰剤(咳、痰に)や整腸剤(腹痛、下痢に)なども処方します。
抗生剤はインフルエンザウィルスには無効のため、処方いたしません。(ただし、溶連菌感染症を合併したときには、ペニシリン系抗菌剤を処方いたします。)
解熱剤
インフルエンザでは解熱剤の使用には注意が必要です。小児では、アセトアミノフェン(コカール、カロナ―ル、アンヒバ、ピリナジン、ナパ)のみが安全に使用できる解熱剤と考えられています(解熱剤の使い方をお読み下さい)。
ボルタレン(ジクロフェナクナトリウム)、ポンタール(メフェナム酸)、アスピリンは、インフルエンザには使用できません。
![]()
登校・登園基準としては、学校保健安全法(2011年3月最終改正)では、インフルエンザは第二種の感染症に分類され、解熱後、2日を過ぎるまでは登校・登園はできないと定められていました。
しかし、抗ウィルス剤(タミフル、リレンザ、イナビル)の使用が一般化し、診断後早期に解熱し元気になって登校・登園したり(解熱してもウィルスの排出は続くため、感染源になってしまいます)、逆に発病5日目ごろに再び発熱する(二峰性発熱)例もあり、いつまで登校・園停止にしたらよいのか、問題になりました。
厚労省は2009年8月に「保育所における感染症対策ガイドライン」を発表し(2018年3月改定)、保育園では「発症後最低5日間、かつ解熱後3日を経過するまで」(→詳細はこちら。P.4~5)を登園基準に定めました。
また、文部科学省も2012年4月1日より、学校保健安全法の一部を改正し、小中学校では「発症後最低5日間、かつ解熱後2日を経過するまで」、幼児(幼稚園)では「発症後最低5日間、かつ解熱後3日を経過するまで」と変更し、厚労省に基準を合わせました。(→通知はこちら)

(中外製薬「タミフルを服用される患者さん・ご家族・周囲の方々へ」リーフレットより)
現在、季節性インフルエンザ感染症は、学校保健安全法では第二種の感染症、「保育所における感染症対策ガイドライン」では「医師が意見書を記入することが考えられる感染症」に分類されています。当クリニックではインフルエンザの登校、登園に関しては、この登園基準に従い、登校・登園許可を発行しています。
![]()
参考文献
1.堀本泰介.インフルエンザ(メディカルビュー社)2019:20:32-33.
2.村上晋、堀本泰介.新しいD型インフルエンザウィルス.ウィルス 2019:67:161-170.
3.国立感染症研究所.2017/18シーズンのインフルエンザ脳症について. https://www.niid.go.jp/niid/ja/allarticles/surveillance/2436-iasr/related-articles/related-articles-465/8426-465r03.html
4.日本小児科学会2019/2020シーズンのインフルエンザ治療方針. http://www.jpeds.or.jp/uploads/files/2019-2020_influenza_all.pdf
5.岡部修彦.2018/2019シーズンのインフルエンザ流行の総括.東京小児科医会報 2019:126:3-7.
2020.2.2最終更新