Ⅱ.細菌の感染症
2026.3.21更新
2.百日咳
3.カンピロバクター腸炎
4.腸管出血型大腸菌感染症
5.マイコプラズマ肺炎
6.結核
Ⅱ.細菌の感染症
1.溶連菌感染症
溶連菌感染症は、A群β溶血性連鎖球菌による感染症です。溶連菌感染症は、感染して2~4週後に急性糸球体腎炎(PSAGN)やリウマチ熱を引き起こすことがあり、完全に除菌することが必要です。
●溶連菌の症状
潜伏期間は、通常2~5日で、感染経路は咳などからうつる飛沫感染が主で、食品による経口感染の報告もあります。
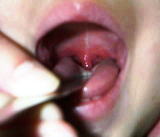 症状は突然の38℃以上の発熱、のどの腫れや痛み、頚のリンパ節の腫れが目立ちます。また、溶連菌の出す毒素による、赤く細かい小さな発疹がくび、胸、わきの下や臀部、大腿部に広がることがあります。
症状は突然の38℃以上の発熱、のどの腫れや痛み、頚のリンパ節の腫れが目立ちます。また、溶連菌の出す毒素による、赤く細かい小さな発疹がくび、胸、わきの下や臀部、大腿部に広がることがあります。溶連菌によるのどの出血斑を伴なう咽頭炎は特徴的で、典型例では検査をしなくても、小児科専門医なら診断がつくほどです。苺舌はあまりはっきりしないことが多いです。咳もあまりみられません。
病初期に頭痛を訴えることも多く、また嘔吐、腹痛を伴うこともあります。
解熱後、指の皮が剥けてくることがあります(落屑)。これらの症状が幼稚園児、小学生に見られれば、溶連菌感染症を疑わなければなりません。
3歳以下のお子さまの例では、より軽い微熱、鼻汁、リンパ節の腫れがだらだら続くこともあります。
とびひや皮膚の化膿巣が、溶連菌によることもあります。この場合は、7~10日の潜伏期で移ります。
年齢は5~15歳の子どもに多くみられますが、家族内感染でお母さま、お父さまに移ることもあります。
●溶連菌の検査
診断は咽頭培養といって扁桃の細菌を培養して確定しますが、現在は溶連菌迅速試験が一般的です。
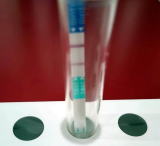
溶連菌迅速検査はA群溶連菌抗原を検出するもので、A群溶連菌感染の有無が5分で判断できます。
血液検査では、ASO(抗ストレプトリシンO抗体、溶連菌の菌体外毒素に対する抗体)が感染の1週間後から増加し、3~6週でピークになるため、この上昇は診断的価値があります。
症状の無い健康保菌者への検査と抗菌剤投与は意味がありません。国立感染症研究所のHPより引用いたします。
→学校での咽頭培養を用いた研究によると、健康保菌者が15〜30%あると報告さ
 れているが、健康保菌者からの感染はまれと考えられている。(A群溶血性レンサ球菌咽頭炎とは;IDWR 2003年第37号掲載)
れているが、健康保菌者からの感染はまれと考えられている。(A群溶血性レンサ球菌咽頭炎とは;IDWR 2003年第37号掲載) 当クリニックは、無症状の児への溶連菌検査は行っておりません。
●溶連菌の治療
治療は、ペニシリン系抗生剤(ワイドシリン、サワシリン)を10日間服用することが原則です。この長期投与は、急性感染の治療だけでなく、合併症を予防するために行われるものです。
ただし、ペニシリン系抗生剤の服用後、1週間ごろに発疹が出る場合があり、その時は抗生剤を変更します。
抗生剤を飲み始めると、1~2日で発熱、咽頭痛、発疹などの症状はほとんどおさまりますが、必ず10日間は服用しなければなりません。
抗生剤服用終了1週間後に尿検査を行い、尿に異常がないことを確認して、治療を終了しています。
万が一、尿検査で血尿や蛋白尿がみられれば急性腎炎を疑い、治療を始めます。ただ、発病後1~3週間後に腎炎になる例もあるため、検尿時は正常でも、その後に腎炎を発症することもあります。尿検査で異常がなくても、その後尿が出なくなったり、むくんできたり、尿の色が褐色になったりしたときには再診が必要です。
また、検尿で微小血尿などの病気が偶然見つかることもあります。
溶連菌感染症の予防として、飛沫感染、接触感染を防ぐため、手洗い、うがいをよく行いましょう。
●登校・登園基準
学校保健安全法では「医師が感染のおそれがなくなったと認めるまで」、保育所における感染症対策ガイドラインでは「抗生剤治療開始後24時間~48時間を経過していること」が登園の目安とされています。学校において予防すべき感染症では、第三種感染症に指定されています。
当クリニックでは、抗生剤治療開始後、24時間後に症状が改善していれば、登校・登園は可能とお話ししています。
2.百日咳
2025年は全国的に百日咳が大流行しました。
国立感染症研究所のまとめでは、全国で83793例の届け出があり、2024年の32倍に達していました。また、東京都感染症情報センターの2025年の百日咳の疾患累計でも7135例が報告されており、2024年の400例から18倍に増加していました。大流行のさなか、2025年4月にはとうとう1ヶ月児の死亡例も出てしまいました。(下図参照)
これは、百日咳含有ワクチン(五種混合ワクチンなど)が1歳半前に終了してしまうため、免疫の低下した学童の間で百日咳が流行しているためです。今、小学生の長引く咳は、百日咳のうたがいがあります。
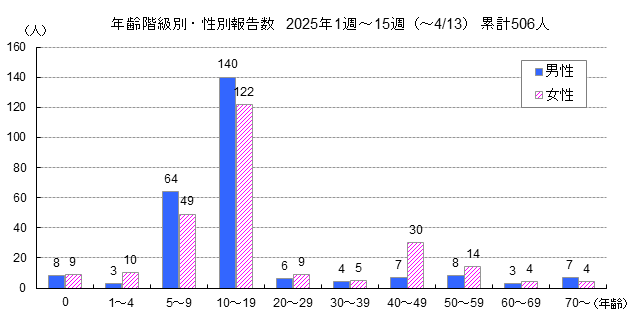
百日咳の年齢別罹患数(東京都2025年) |東京都感染症情報センター
●百日咳の症状
潜伏期間は、通常7~10日で、感染経路は咳などから移る飛沫感染と、痰などに触って移る接触感染の2ルートです。
典型的な百日咳の症状は、3期に分けられます。ワクチン未接種の小児の典型的な経過を示します。
最初の第1期は、咳、鼻などのかぜ症状から始まり、徐々に咳がひどくなります。大体、この状態が2週間続きます(カタル期)。
その後、最も症状のひどい極期になります。コンコンと短い断続的な咳で激しく咳込んだ(スタッカートといいます)後、ヒーと笛を吹くような音を立てて、息を吸い込みます(笛声、ウープ whoopといいます)。
この一連の咳発作を繰り返すことを、レプリーゼと呼びます。この状態が2週間続きます(痙咳期)。(実際の百日咳の咳の様子はこちら)
激しい断続的な咳を繰り返し、刺激で咳が止まらなくなり、吐くこともあります。息を止めて咳をするために、顔の血管の圧力が高まり、顔中に点々と出血斑が浮き出ることがあります。1979年の我が国の百日咳の大流行の時は、このような顔中出血斑のお子さまが小児科外来でもみられました。
このピークの時期を過ぎると、激しい咳は次第に減り、2~3週間で落ち着いてきます(回復期)。
百日咳は母親から免疫が移行しないため、新生児でも感染します。生まれて間もない赤ちゃんが百日咳に感染すると、激しい咳と呼吸が止まって窒息したり、けいれんや脳症を起こすなど、重症の経過を取ります。今回の百日咳の流行のなかで、我が国でも東京都立小児医療センターに入院していた、生後1ヵ月の赤ちゃんが亡くなったという、悲劇的な発表が行われたのです。(NHKのニュースはこちら)
死亡率はアメリカの調査では、全年齢児で0.2%、6カ月未満児では0.6%に達するといわれています。
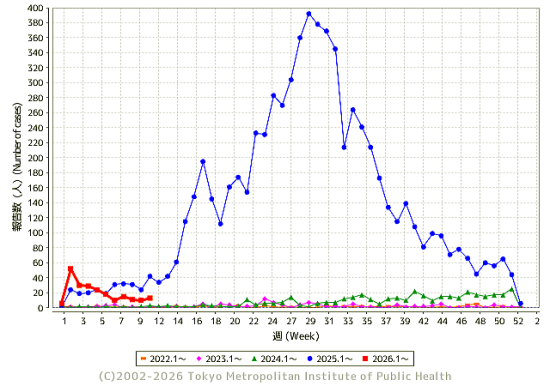
百日咳の東京都の発生状況
●百日咳の診断
①血清診断
百日咳の診断は、従来は血液検査で行いましたが、乳児期早期にワクチンを接種されているため、結果の判定が難しい例もあり、最近はあまり行われていません。
②遺伝子検出法(LAMP法、Loop-Mediated Isothermal Amplification法)
2016年11月から、百日咳菌核酸同定検査(LAMP法)が百日咳の診断に使用できることになりました。LAMP法による百日咳菌核酸検出は、感度や特異度が高く、百日咳の診断にもっとも優れていると評価されています。
当クリニックも正確な百日咳の診断を行うために、この検査法を採用しています。
LAMP法は、検査会社への外注のため、結果が出るのに2日かかるため、症状から百日咳を疑う場合は治療を始めながら、検査結果を待つことにしています。
●百日咳の治療
治療は、マクロライド系抗生剤(エリスロマイシン、クラリスロマイシン、ジスロマック)を5日間服用することが原則です(ジスロマックは3日間)。
百日咳は咳が出始めてから3週間ぐらいは、飛沫感染などで感染力があります。しかし、適切な抗菌剤を服用すれば5日間で百日咳菌は検出されなくなります。それで、学校保健安全法でも5日間の抗菌剤の服用で、登校可能とされてきました。
ところが、近年マクロライド耐性百日咳菌(macrolide-resistant Bordetella pertussis: MRBP)が中国で発生、蔓延し、他のアジア地域にも侵入・拡散してきています。マクロライド系抗生剤が聞かないため、治療は難渋を極めることになります。
すでに我が国でもMRBPが検出されており、亡くなった東京の1ヵ月児もMRBPに感染していました。しかし、基本はマクロライド系抗菌剤が第一選択であり、バクタ等はよほど特殊な例でなければ使用は考慮されません。
耐性菌も増えてきて抗菌剤治療に限界が見られるなか、百日咳に対する最も有力な予防方法はワクチン接種です。
まず、最もリスクの高い赤ちゃんは、生後2か月になったらなるべく早く、五種混合ワクチンを開始することです。五種混合ワクチンには、無細胞性百日咳ワクチンが含まれており、百日咳に対する免疫をつけることができます。
次に、百日咳を含むワクチンを打ってから4年以上が経過し、百日咳に対する免疫が落ちたため、今回の流行で百日咳に罹り、流行の中心になっている小学生達です。小学生の百日咳は、軽い咳の症状だけのことも多いようです。当クリニックで、百日咳と診断した小学生も、症状は長引く咳だけでした。
この集団は症状は軽いですが、十分な感染力を持ち、免疫のない赤ちゃんに百日咳を感染、発病させるリスクの高い人達です。MR2期と併せて、三種混合ワクチンDPTの接種を受けることを強くお勧めします。(DPTの任意接種)
特に新生児のいるご家庭のお兄ちゃん、お姉ちゃんへのDPT接種は、MR2期と同時でなくても随時行います。
当クリニックの最新のDPT任意接種の方針は、こちらをご覧下さい。
第3のグループは妊娠中のお母さまです。アブリスボもそうですが、百日咳含有ワクチンを妊娠中に接種すると、生まれてくる赤ちゃんがお母さまのおなかの中にいる間に、百日咳に対する免疫を付けることができます。
この母親に対するDPT接種は、2015年世界保健機関WHOが公式に推奨しています。使用するワクチンですが、成人用DPT(Tdap)は我が国で認可されていないため、DPTトリビックになります。
妊婦に対するDPT接種に関しては、我が国の検討で安全性では静岡スタディ、有効性では沖縄スタディで確認されています。また、一部のクリニックで個人輸入のTdapの接種が行われていますが、Tdapは百日咳の抗体の上昇はあまり良くないという結果もあります。
したがって、妊婦に対するDPT接種はその有効性もその安全性も証明されており、当クリニックでは小学生の家庭の妊娠中の女性へのDPTトリビック接種を強く勧奨いたします。
●登校・登園基準
学校保健安全法、保育所における感染症対策ガイドラインでは、「特有な咳が消失していること、または5日間の適正な抗菌剤による治療が終了していること」が登校・登園の目安とされています。学校において予防すべき感染症では、第二種感染症に分類されています。
当クリニックでは、マクロライド系抗菌剤であるジスロマック5日間、またはクラリスロマイシン7日間を処方いたします。抗菌剤服用終了後、登校・登園可としています。
しかし、マクロライド耐性百日咳菌(MRBP)はクラリス、ジスロマックが効きません。しかし本人は元気で、感染力のみなくならないという結果となります。このような例では、小児呼吸器学会・小児感染症学会では、サルファ剤という特殊な抗菌剤であるST合剤(バクタ)の14日間投与を推奨しています。
参考文献:日本小児呼吸器学会・日本小児感染症学会 『小児呼吸器感染症診療ガイドライン2022 百日咳に関する追補版』Ver.1 :主にマクロライド耐性百日咳菌への対応について
したがって、治療薬の代わりにワクチンで予防することが最も合理的で有効な対策と思われます。
したがって、乳児の五種混合ワクチンを生後2ヵ月になったら、なるべく早く受けること。
小学生はDPTの任意接種を積極的に受けること。(当クリニックのDPT接種のご案内はこちら)
咳が長引く年長児は、百日咳に関心を持つ医療機関を受診し、必要なら百日咳の検査を受けて、百日咳の正しい診断を受けることが大切だと考えます。
参考文献:日本小児科医会公衆衛生委員会:百日咳対策-現状分析と提言
3.カンピロバクター腸炎
カンピロバクター属は赤ちゃんの敗血症という重い病気の原因菌(Campylobacter fetus)として知られ、ヒトに感染することはあまりない、珍しい細菌だと思われてきました。
ところが、検便の技術が進歩し、酸素のあまり存在しない真空に近い環境下(微好気性)で下痢便を培養すると、この仲間(Campylobacter jejuni/coli)が高率に検出され、ヒトの細菌性腸炎の主要な病原菌であることが明らかになりました。
カンピロバクタ-は自然界に広く分布し、いろいろな動物に感染しています。ヒトにはペットとの直接の接触や汚染された鶏肉を介して感染します。また、汚染された水道水を飲んで集団発生した報告もあります。
(写真は国立感染症研究所HPのカンピロバクタ―感染症より転載。
 ●カンピロバクター腸炎の症状
●カンピロバクター腸炎の症状潜伏期は2~10日で、感染経路は生食肉、特に鶏肉の経口感染が主だといわれます。また、調理に使った包丁、まな板、手指などを介して感染することもあるようです。
カンピロバクターは酸素(空気)と触れると死滅するので、室温に放置された食品は感染力は低下しますが、逆に冷蔵した場合は長期間生存し、食中毒を引き起こすといわれています。感染を防ぐ一番確実は方法は、食品の加熱をしっかり行うことです。
カンピロバクター腸炎の主な症状は、発熱、腹痛、下痢、血便です。
1~3歳の乳幼児では、赤い血の混じった粘血便がよくみられますが、他の発熱、嘔吐などの症状は軽いようです。
一方、学童ではかなり強い腹痛と水様の下痢が頻回で、血便も伴ないます。37~38℃の発熱が1~2日続き、頭痛も訴えます。嘔吐はあまりみられないようです。
●食中毒としてのカンピロバクター腸炎
カンピロバクター腸炎は汚染された水道水によって集団発生したという報告もあります。また、生の鶏肉を食べることで、食中毒をおこします。
●カンピロバクター腸炎の治療
治療は、カンピロバクターに効果のある抗生剤(エリスロマイシン、ホスミシン)を投与します。また、下痢に対しては、整腸剤(ミヤBM、ビオフェルミンなど)も併用します。止痢剤ロペミン(ロぺラミド)は、カンピロバクターなどの細菌性腸炎では投与できません。
●登校・登園基準
登校・園基準は、特にありません。
4.病原性大腸菌感染症
大腸菌のなかには、病原性を持つグループがあります。特に、ベロ毒素をまき散らす腸管出血型大腸菌(O157、O111、O26など)は、無症状の人もいますが、腹痛や血便を起こし、合併症として溶血性尿毒症症候群を併発し、死に至ることがあります。
毎年3000~4000人が発病しており、特に夏に多く見られます。15歳以下が患者の80%を占めています。
●病原性大腸菌感染症の症状
潜伏期間は、通常10時間から6日で、特にO157感染症では3~4日です。
感染経路は、菌に汚染された生肉や加熱が不十分な肉、菌が付着した飲食物からの経口感染、接触感染です。
症状は無症状の例もありますが、多くは水のような下痢便や血が混じった粘血便になります。激しい腹痛や嘔吐を伴うことも少なくありません。
●病原性大腸菌感染症の検査
診断は便培養を行い、糞便中の細菌を培養して確定します。ベロ毒素を検出する、検査もあります。
●病原性大腸菌感染症の治療
治療は、抗菌剤ホスホマイシンを服用します。また、脱水を防ぐために輸液を行います。
●登校・登園基準
学校保健安全法では「医師が感染のおそれがなくなったと認めるまで」、保育所における感染症対策ガイドラインでは「抗生剤治療開始後24時間~48時間を経過していること」が登園の目安とされています。学校において予防すべき感染症では、第三種感染症に分類されています。
症状がある患者では、医師が感染のおそれがなくなったと認めるまで、出席停止となります。症状の無い、無症状病原体保有者の場合は、トイレで排便できる5歳以上の児は登園、登校可能です。5歳以下の児では、2回便培養で菌陰性であることを確認すれば、登園可能となります。
5.マイコプラズマ肺炎
マイコプラズマ肺炎は、マイコプラズマ・ニューモ二アエ(肺炎マイコプラズマ)という、細菌とウイルスの中間の大きさの極小細菌による感染症です。
マイコプラズマという名称は、培養すると細長い糸状になり、カビのように見えることがあり、ギリシャ語でキノコを意味するmykesに由来するmykoと、形を意味するplasmaから名づけられました。
オリンピックの年に発生するといわれましたが、2000年以降は毎年患者が発生し、限定された地域や小学校、家族内で小流行をくり返していました。近年では、2011年、2016年に大きな流行がありましたが2024年は、それを凌ぐ流行になっています。
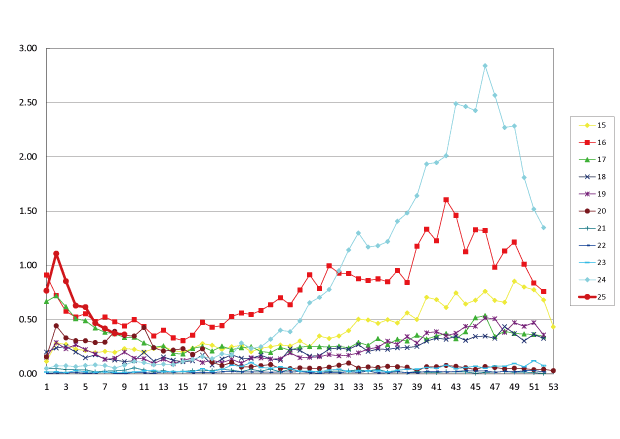
国立感染症研究所HPから
●マイコプラズマ肺炎の疫学
潜伏期間は、通常2~3週です。
感染経路は咳などからうつる飛沫感染が主ですが、咳で飛び散った痰などに接触して移る接触感染も見られます。
感染力はそれほど強くないため、ちょっとした短時間の接触では感染せず、学校や家族のような閉鎖した空間の中で濃厚な接触によって、感染します。
季節的には秋~冬にかけて流行しますが、春~夏にも発生します。今年2024年の流行も、6月(25週)ごろから患者が急増しています。
●マイコプラズマ肺炎の症状
マイコプラズマ感染症は基本的に軽症であり、症状の出ない不顕性感染も多く、自然に治ってしまう例も少なくないといわれています。
発病して症状が出た場合は、まず発熱と喉の痛み、頭痛を伴った全身倦怠感が出現します。3~4日このような症状が続き、咳はだんだんひどくなっていきます。
咳の性状は、最初は頑固な乾いた咳で、次第に強くなり、夜間、明け方に激しく咳き込むようになります。咳がひどく、吐くこともあります。胸痛を訴えることも、まれではありません。また、咳痰に血が混じることもあります。
咳が最もひどいのは2週目ぐらいで、その後も発病1ヵ月ぐらいはひどい咳がなかなか改善せず、長引くのが特徴です。マイコプラズマ肺炎の咳は、「長く続く、頑固な咳」と表現されます。
発熱の程度と持続する時間はさまざまで、2~3日から1週間以上も発熱が続くこともあります(抗菌剤が有効な場合は、2~3日で解熱します)。
時に赤いぼつぼつや蕁麻疹様の発疹(じんましんや多形滲出性紅斑)がみられることがあります。鼻水はあまり目立ちません。
子どものマイコプラズマ感染症の25%は、悪心、嘔吐、下痢などの消化器症状も伴います。
マイコプラズマ肺炎の好発年齢は5歳~15歳、特に小学生に多くみられます。患者の8割は14歳以下です。大人にも感染するので、マイコプラズマ肺炎とお子さまが診断されたら、ご両親もマスク着用と手洗いの励行が必要です。
赤ちゃんにも感染しますが、肺炎にはならず、かぜの症状で終わることが多いようです。一般にマイコプラズマ感染症は小さいお子さまは、軽症で終わることが多いようです。
●マイコプラズマ肺炎の合併症
マイコプラズマ肺炎は軽い肺炎なので、必ずしも入院する必要はありません。肺の実質(肺臓本体)はほとんど犯されず、肺、気管支の表面が激しい炎症を起こします。
時に、肺に水がたまったり(胸水貯留)、呼吸困難を伴う重症肺炎に進展した時、脳炎・髄膜炎になった時は、入院した上で強力な治療が行われます。
その他合併症としては、肝機能が悪くなるマイコプラズマ肝炎や、急性中耳炎、心筋炎、脳炎、無菌性髄膜炎、ギラン・バレー症候群(足の力が抜けて、歩けなくなる神経の病気)などが知られています。
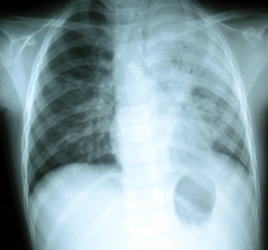
●マイコプラズマ肺炎のX線像
聴診上では、呼吸音に雑音が聴かれないことも多いですが、ぱりぱりした雑音を聴取することもあります。
肺炎マイコプラズマ病原体は空気とともに気道に侵入すると、まず呼吸器系の空気の通り道である気管、気管支の表面(上皮細胞)の上で増殖します。増殖した肺炎マイコプラズマは、気管や気管支、ガス交換が行われる肺胞などの気道粘膜を破壊していきます。
特に、体内に侵入してきた病原体を、肺の外に追い出すために働いている、気管支上皮が攻撃されます。そのため、気管支の表面の粘膜が破壊されたり、潰瘍(組織が下掘れになった状態)ができたりして、 マイコプラズマ肺炎に特徴的な激しく頑固な咳が引き起こされます。
気管支、細気管支が破壊されたり、炎症を起こし、腫れたり、いろいろな液体、物質が溢れたりすると、以下のX線のようなマイコプラズマ肺炎のX線像になっていきます。
 |
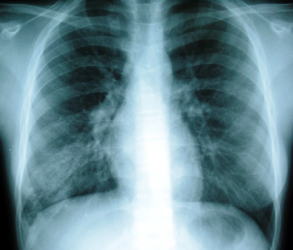 |
|---|
●マイコプラズマ肺炎の検査
①血液検査
血液検査では、寒冷凝集反応がに高値になります。寒冷凝集反応は、血清中の冷式の赤血球自己抗体である寒冷凝集素を検出する検査です。本来は、寒冷凝集素による貧血(寒冷型自己免疫性溶血性貧血)の診断に用いますが、マイコプラズマ感染症を疑うときに検査されています。マイコプラズマ感染症に特異性はなく、陽性率は25~50%です。伝染性単核球症、サイトメガロウイルス感染症などでも上昇します。
マイコプラズマ抗体検査には、CF法(補体結合)、PA法(赤血球凝集)があります。
CF法では、単一血清では64倍以上、ペア血清では4倍以上を陽性とします。PA検査では単一血清では320倍以上、ペア血清では4倍以上を陽性とします。PA法の方が、急性期の反応を反映しているとされるため、当クリニックではPA法を実施しています。
ただ、抗体検査は結果が出るまで数日かかります。治療を行いながら、結果を待ちます。
②遺伝子検出法(LAMP法、Loop-Mediated Isothermal Amplification法)
2011年10月から、マイコプラズマ核酸同定検査(LAMP法)がマイコプラズマ肺炎の診断に使用できることになりました。
LAMP法によるマイコプラズマ核酸検出は、肺炎マイコプラズマ病原体に特異的なDNAを直接検出する高感度な遺伝子検査で、感度や特異度が高く、マイコプラズマ肺炎の診断もっとも優れていると評価されています。
当クリニックも正確なマイコプラズマ肺炎の診断を行うために、この検査法を積極的に行っています。(→LAMP法の原理)
LAMP法は、検査会社への外注のため、結果が出るのに2日かかります。症状からマイコプラズマ肺炎を疑う場合は、治療を行いながら、検査結果を待ちます。
③イムノクロマト法
最近、マイコプラズマ感染症に対し、新しいイムノクロマト法の検査キットが相次いで発売されました。感度、特異度はLAMP法に及びませんが、15分で判定できることから、使用している医療機関もあるようです。
当クリニックは診断の正確性を重視しており、イムノクロマト法はLAMP法に感度、特異度ではるかに及ばないため、LAMP法を引き続き、使用しています。最近も、近くの診療所でマイコプラズマ迅速検査で陰性だったといわれたお子さまが、当クリニックが行ったランプ法で陽性となる事例が目立ちます。
●マイコプラズマ肺炎の治療
マイコプラズマ病原体は、細胞壁を持たないため、ペニシリン系(ワイドシリン、サワシリン)やセフェム系抗生剤(メイアクト、フロモックス、バナンなど)は全く効果がありません。
マクロライド系抗生剤(クラリスロマイシン、ジスロマック)やテトラサイクリン系(ミノマイシン)などは有効で、マイコプラズマ肺炎の発熱を2~3日で解熱させます。
2010年ごろから、マクロライド系抗生剤(クラリスロマイシン、ジスロマックなど)に耐性を示す、マクロライド耐性肺炎マイコプラズマ感染症が大幅に増えてきました。これは、マクロライド系抗生剤が乱用させたためです。
従来、マクロライド系抗生剤を飲めば速やかに解熱しましたが、2~3日マクロライドを服薬してもよくならない場合、耐性マイコプラズマ肺炎感染症の可能性を疑います。
マクロライド耐性肺炎マイコプラズマ感染症の治療には、10歳以上ならミノマイシン、10歳未満ならトスフロキサシン(オゼックス)を投与します。
ミノマイシン(ミノサイクリン)はテトラサイクリン系の抗菌剤で、歯牙形成期にある8歳未満の小児が服用すると,歯牙の黄染やエナメル質形成不全、骨発育不全をおこす可能性があるため、9歳以下は原則投与をひかえます。10歳以上に使用する場合も、できるだけ短期投与にとどめることが推奨されています。(通常3~5日間)
ミノマイシンは、マイコプラズマに対しては最も有効な抗菌剤です。
オゼックス(トスフロキサシン)はニューキノロンという抗菌剤の仲間で、このグループは関節障害などの副作用を起こす可能性があるため、小児への適応は認められてきませんでした。ただし、オゼックスは小児に投与することが認められた、数少ないニューキノロン系抗菌剤で、マイコプラズマ感染症にも有効です。
そのため、マクロライドが効果がない(マクロライド耐性)マイコプラズマ感染症で、ミノマイシンが使用できない10歳以下の小児に対して投与されます。しかし、ミノマイシンに比べて、マイコプラズマ感染症に対しての効果は強くありません。
また、副作用(他のニューキノロン系に見られる関節障害、光線過敏症、けいれんなど)や耐性菌を誘導しないよう、やはり使用は短期にとどめることが推奨されています。
また、咳を鎮めるために鎮咳剤、痰を切るために去痰剤なども投与されます。
●マイコプラズマ肺炎の予防
予防方法としては、飛沫感染対策にマスク着用や適度の換気を行うこと、接触感染対策として石けんによる手洗いやアルコールによる手指消毒の励行などを実行しましょう。
●登校・登園基準
マイコプラズマ肺炎は、学校保健安全法で「第三種学校伝染病」に指定されているため、急性期は出席停止とされています。
しかし、出席停止期間は明確に定められていないため、熱が続いたり、咳がひどい間は自宅で安静にし、咳も落ち着き、熱が下がったら、登校してもよいと判断しています。ただし、体育はしばらくの間は、お休みした方が良いでしょう。
参考文献:小児科学会予防接種・感染症対策委員会 小児のマイコプラズマ肺炎の診断と治療に関する考え方 2025.3.29改定
![]() 当クリニックの方針
当クリニックの方針
2024年11月、マイコプラズマ肺炎が大流行しており、発熱、咳き込みひどい患者には、積極的にLAMP法を行い、クラリスロマイシン、またはジスロマックを投与しています。
4日たっても解熱しない場合は、耐性マイコプラズマを疑い、10歳以上はミノマイシン、10歳以下はオゼックスを投与しています。
![]()
6.結核
結核は全身の感染症ですが、肺病変が多いです。乳幼児は家族から移されることが多く、大部分は初感染結核になります。BCGの効果で死亡は少ないですが、結核は決して過去の病気ではなく、日本では毎年18,000人が新たに発病しています。
●結核の症状
潜伏期間は、2年以内、特に6ヶ月以内に発病することが多いようです。その一方で、結核感染後、数十年後に症状が出ることもあるようです。
感染経路は、患者からの空気感染(飛沫核感染)です。喀痰塗抹検査で陽性の患者は感染力が強いと言われています。
症状は肺結核の病巣が形成されると、慢性的な微熱、咳、疲れやすさ、食欲不振、顔色の悪さなどがみられるようになり、進行すると、発熱、寝汗、血痰、呼吸困難が出現します。
血液を介して結核菌が全身に広がる(粟粒結核)と、咳、呼吸困難、チアノーゼが見られるようになり、結核性髄膜炎を併発すれば、高熱、頭痛、嘔吐、けいれん、意識障害の症状が現れるようになります。
●結核の診断
結核の診断には、ツベルクリン反応やインターフェロンγ産生能試験(IGRA:Interferon Gamma Release Assay)を行います。IGRAにはクォンティフェロンとTスポットの2種の検査があります。
また、活動性結核の診断には、胸部X線や塗抹検査、培養検査、核酸増幅法検査などを行います。
●結核の予防
結核の予防には、BCGを接種します(BCGについては、こちら)。BCGは定期接種で、生後5ヶ月から生後8ヶ月の間に接種できます。
BCGは、結核性髄膜炎、粟粒結核など重い結核の発病予防、重症化予防の効果が認められています。
●結核の治療
結核の治療には、抗結核薬を投与します。
●登校・登園基準
学校保健安全法では「第二種の感染症」、「保育所における感染症対策ガイドライン」では「医師が意見書を記入することが考えられる感染症」に分類され、登校・登園の目安は、「医師が感染のおそれがなくなったと認めるまで」とされています。異なった日に行った喀痰の塗抹検査で、3回連続して陰性であることが、目安とされています。
それ以降は抗結核薬による治療中でも登校、登園は可能です。
![]()